Hallo Ihr Lieben,
wer diese Blogbeitrag jetzt aufgerufen hat, der gehört sehr wahrscheinlich, wie ich, einem der besagten „systemrelevanten“ Pflegeberufen an und muss sich auf seinen Einsatz in der Intensivmedizin per Crashkurs vorbereiten. Mit diesem Beitrag möchte ich alle wichtigen Informationen rund um die Intensivpflege und Intensivmedizin auf einer Seite zum schnellen Nachschlagen und Nachlesen anbieten.
Ich selbst habe als Operationstechnische Assistentin beispielsweise kaum Erfahrung in der Pflege – erst recht nicht in der Intensivpflege. Auch in den Notfallambulanz hat man nur einen Einsatz von ca. 6 Wochen, was einfach viel zu wenig Zeit ist, um sich mit den ganzen Gegebenheiten auseinanderzusetzen und sich das nötige Wissen anzueignen.
Da ich selbst vor kurzem meinen Crash-Crash-Kurs (also eine sehr knappe Einarbeitungszeit) auf der Intensivstation hatte und ich mir nicht annähernd alles behalten konnte, gibt es nun mit dieser Seite ein kleines Nachschlagewerk für alle Betroffenen. Wer sich natürlich einfach zusätzliches Wissen aneignen möchte ist auch herzlich dazu eingeladen diesen Beitrag bis zum Ende zu verfolgen!
Kommen wir direkt zu den wichtigsten Grundlagen und Themengebieten rund um die Intensivmedizin und Intensivpflege. Ausnahmsweise ohne große Umschreibungen, damit wir den Fokus auf die Informationen legen.
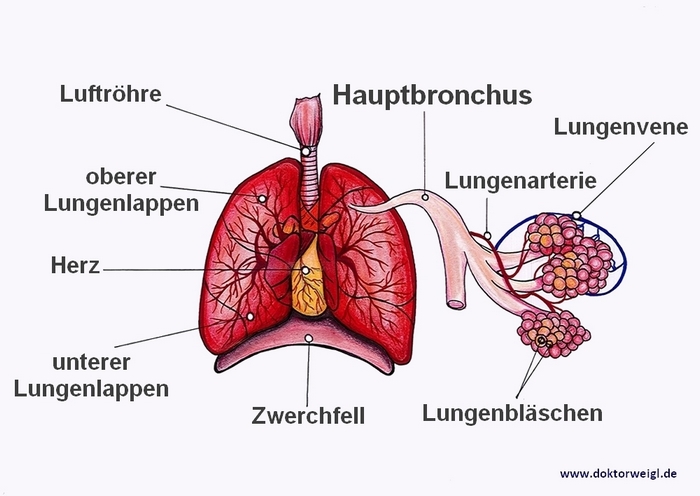
Die Atmung
Ich erspare es mir an dieser Stelle, die genaue Anatomie und Physiologie zu erklären, damit wir die wichtigsten Fakten auf einen Blick haben. Kommen wir zu wichtigen Begrifflichkeiten und der Funktionsweise unserer Atmung.
Atemmechanik
Unter der Atemmechanik versteht man die Zusammenhänge und Vorgänge wie die Luft bei der Atmung in die Lunge gelangt. Sie setzt sich aus der Atemfrequenz (AF), dem Atemzugvolumen (Vt) und dem daraus resultierenden Atemminutenvolumen (MV) zusammen: AF x Vt = MV. Das MV ist bei Erwachsenen recht variabel. Als Faustregel gilt hierbei: je kleiner der Mensch, desto geringer ist deren Atemminutenvolumen. Je größer, desto höher.
Bei der normalen Atmung, also ohne Anstrengung, entsteht ein Atemzugvolumen (Vt) von ca. 450-600 ml bei einem Erwachsenen. Diese Atmung wird auch als Atemruhelage bezeichnet. Bei der Beatmung eines Patienten werden diese Werte meist auch erzeugt.
Atmet man in der Atemruhelage ca. 500 ml Luft pro Atemzug ein mit einer Frequenz von ca. 15 Atemzügen pro Minute, so kommt man auf ein Atemminuntenvolumen (MV) von ca. 7500 ml oder 7,5 l (wir erinnern uns an die Formel: MV=Vt x AF).
Im Zusammenhang mit der Atemruhelage ist auch folgender Begriff noch wichtig: Die funktionelle Residualkapazität (FRC). Denn bei der normalen Ausatmung verbleibt trotzdem noch sehr viel Luft in den Atemwegen und in der Lunge. Diese Menge Luft bei der Ausatmung beträgt ca. 2000–2400 ml (=FRC). Sie übt einen kleinen Luftdruck (ca. 1-2 mbar) aus, welche dem physiologischen PEEP (positiver endexspiratorischer Druck) bei der Ruheatmung entspricht.
Durch diesen Luftdruck werden die Alveolen und die Atemwege vorgedehnt und dadurch offen gehalten. So fällt uns das nächste Einatmen deutlich leichter. Ebenfalls führt die in den Lungen und Atemwegen verbleibende Luft zu einem gesicherten Gasaustausch in den Alveolen während der Ausatmung.
Unter körperlicher Anstrengung wird das Atemzugvolumen (Vt) erhöht, was uns durch unsere Reservevolumen in der Lunge ermöglicht wird. Wir verfügen über ein inspiratorisches Reservevolumen (IRV) und ein exspiratorisches Reservevolumen (ERV). Bei einer künstlichen Beatmung kann der Patient trotzdem unterschiedlichen körperlichen Anstrengungen ausgesetzt werden, was Auswirkungen auf die Beatmung hat. So muss unter künstlichen Bedingungen auch eine Erhöhung der Atemfrequenz und des Atemzugvolumens ermöglicht werden.
Normwerte der Atemmechanik bei Erwachsenen
Atemfrequenz AF: 12–20/min
Atemzugvolumen Vt: 400–600 ml
Atemminutenvolumen MV: 4,8–12 l/min
Normwerte der Atemmechanik bei Neugeborenen
Atemfrequenz AF: 40–50/min
Atemzugvolumen Vt: 20 ml
Atemminutenvolumen MV: 800–1000 ml/min
Übersicht Atemzugvolumina
Atemzugvolumen (Vt): 400–600 ml
Inspiratorisches Reservevolumen (IRV) = maximal eingeatmet: 2500–3000 ml
Exspiratorisches Reservevolumen (ERV) = maximal ausgeatmet: 1200–1500 ml
Residualvolumen (RV) =Luftvolumen in der Lunge bei maximaler Ausatmung: 1000–1200 ml
Inspiratorische Kapazität = AZV + IRV: bis 3500 ml
Vitalkapazität (VC) = Vt + IRV + ERV: 4000–4500 ml
Funktionelle Residualkapazität (FRC) = ERV + RV: 2000-2400 ml
Totalkapazität = IRV +AZV + ERV + RV: 5000–6000 ml
Künstliche Beatmung
Die wichtigsten Funktionsweisen der Atmung bei uns haben wir uns jetzt angesehen, kommen wir zum eigentlichen Thema – Der künstlichen Beatmung. Hierbei wird der Patient durch einen Plastikschlauch, den Tubus, oder eine Trachealkanüle maschinell beatmet. Man versucht also mit speziellen Beatmungsmaschinen, unsere normale Atemmechanik nachzuahmen.
Wir haben eben bereits gelernt, dass man bei der künstlichen Beatmung versucht, die Atemruhelage eines wachen Patienten nachzuahmen und dass auch ein beatmeter Patient trotzdem körperliche Anstrengungen ausüben kann.
Bei einer künstlichen Beatmung ist es möglich, dass sich die funktionelle Residualkapazität (FRC), also die Luft, die nach der Ausatmung in Lunge und Atemwegen verbleibt, verringern kann. Die Folge bei einer zu starken Reduzierung wäre ein Kollabieren der Alveolen und Atemwege, da sie aufgrund des fehlenden Luftdrucks nicht ausreichend offen gehalten werden können für den nächsten Atemzug.
An dieser Stelle kommt der sogenannte PEEP (positiv endexpiratorischer Druck) zum Einsatz. Es handelt sich hierbei um den Druck, der am Ende der Exspiration (Ausatmung) in der Lunge besteht. Dieser wird bei einer künstlichen Beatmung konstant positiv gehalten und somit kann man einem Kollabieren entgegenwirken.
Bei Eingriffen, beispielsweise an der Schilddrüse oder diversen Hirnoperationen, hört man auch manchmal den Chirurgen, wie er die Kollegen der Anästhesie bittet, den PEEP zu erhöhen bzw. zu senken.
Beatmungsformen
Im Rahmen der künstlichen Beatmung kann man diese in drei verschiedenen Beatmungformen unterscheiden. Die jeweilige Form gibt hierbei an, ob die Atmung des Patienten vollständig maschinell übernommen wird oder ob dieser mit dem Beatmungsgerät interagiert:
- Kontrolliert oder mandatorisch (= erzwungen): Der Atmung des Patienten wird ausschließlich maschinell vom Beatmungsgerät übernommen.
- Unterstützt (augmentiert, assistiert): Der Patient kann hierbei mit dem Beatmungsgerät interagieren. Die Atemarbeit wird also sowohl zum Teil von dem Gerät, als auch vom Patienten selbst übernommen.
- Spontan: Nahezu vollständig wird hierbei die Atmung von der
Atemmuskulatur des Patienten ausgeführt.
Beurteilung des Intubationsschweregrads
Um den Schweregrad einer Intubation genau abschätzen zu können, ist es wichtig, die Atemwege genau zu untersuchen. So muss der Mund des Patienten hierfür maximal geöffnet und der Kopf möglichst weit nach hinten gebeugt werden. Bereits durch diese Handlung kann man folgendes feststellen:
- Je kleiner die Mundöffnung, desto schwieriger ist meist die Intubation. Auch kann man hierdurch die Beweglichkeit im Kiefergelenk prüfen. Der Zahnstatus der Patienten ist ebenfalls wichtig hinsichtlich der Intubation. Liegen sogenannte Hasenzähne, also vorstehende obere Schneidezähne vor, so kann die Laryngoskopie (Blicken auf den Kehlkopf mit speziellem Instrument) erschwert werden. Zähne, die eventuell nicht mehr richtig „fest“ sind, stellen auch eine Gefahr dar. Denn diese könnten bei der Intubation leichter beschädigt werden und so in die Atemwege gelangen.
- Den Mundraum kann man prinzipiell mit dem sogenannten Mallampati-Score beurteilen. Je höher dieser Scorewert ist, desto schieriger gestaltet sich die Intubation: Im Idealfall sind das Gaumenzäpfchen (=Uvula) und die Rachenhinterwand eindeutig zu sehen. Ganz schlecht ist es hingegen, wenn man nur den harten Gaumen beim Blick in den Mund sieht (Mallampati IV).
- Ist die Zunge vergrößert, beispielsweise aufgrund eines Tumors oder einer allergischen Reaktion, kann diese eine Intubation auch erschweren. Dies ist aber eher seltener der Fall.
- Die Halsbeweglichkeit spielt ebenfalls eine wichtige Rolle. So ist von dem intubierenden Kollegen ein besonderes Feingefühl und ggf. die Hinzunahme eines Fiberendoskops erforderlich, wenn der Hals nicht ausreichend überstreckt werden kann. Wir wissen ja alle noch aus den Erste-Hilfe-Kursen (und auch generell aus der Ausbildung), dass der Kopf zur Beatmung beispielsweise bei der CPR überstreckt werden muss, damit die Atemwege frei sind.
- Dann gibt es auch noch den Kinn-Kehlkopf-Abstand. Man misst hierbei also den Abstand zwischen der Kinnspitze und dem Schildknorpel, welche im Idealfall etwas mehr als 6,5 cm beträgt. Alles was darunter liegt, geht mit einer eventuellen schwierigen Intubation einher.
Neben dem Mallampati-Score gibt es auch noch die Einteilung nach Cormack und Lehane. Hierbei wird nämlich auch noch die Sicht auf die Stimmbänder und die Epiglottis (=Kehldeckel) mit einbezogen. Ist nicht mal mehr die Epiglottis sichtbar, so ist eine Intubation unter normalen, einfachen Bedingungen nicht möglich.
Weitere Faktoren, die eine Intubation erschweren, sind anamnetisch Schlafapnoe, Schnarchen, Adipositas (die hierdurch meist der Hals weniger beweglich ist), Bartträger, sowie ältere Patienten und das Nichtvorhandensein von Zähnen.
Die Intubation
Die Intubation ist ein wichtiger Bestandteil in der Notfall- und Intensivmedizin, aber natürlich auch bei uns im OP. Sie erfordert meist folgende Maßnahmen:
Ausreichende Präoxygenierung, damit der Patient möglichst viel Sauerstoff in seinem Kreislauf besitzt. Hierdurch ist es beispielsweise dem Anästhesisten möglich, eine größere Zeitspanne (bis zu 2 Minuten) zu haben, um den Tubus richtig zu platzieren. Auch werden in den meisten Fällen Opioide wie Sufentanil, Hypnotika wie Propofol und Muskelrelaxantien beispielsweise in Form von Esmeron verabreicht. Die Reihenfolge ist hierbei jedoch abhängig von der Intubationsform. Also ob es sich um eine Routineeinleitung handelt oder beispielsweise eine Ileuseinleitung.
Atmet der Patient nicht mehr eigenständig, so muss zunächst eine Maskenbeatmung mit dem sogenannten C-Griff und ein zeitgleiches Anheben des Unterkiefers erfolgen. Somit ist die weitere Atmung zunächst sichergestellt. Im Anschluss kann der Patient intubiert werden.
Bei Männern erfolgt dies in der Regel mit dem Laryngoskop und einem Macintosh-Spatel Größe 4, sowie einem Tubus Größe 7,5-8. Die Eindringtiefe an der Zahnreihe liegt hierbei üblicherweise zwischen 22-24cm (das ist das was wir im OP beispielsweise gerne von den Kollegen der Anästhesie hören). Bei Frauen verwendet man meist einen Spatel in der Größe 3, sowie einen Tubus der Größe 6,5-7. Fixiert wird dieser hier bei 20-22cm.
Medikamentenkunde
Eine sehr gute Zusammenfassung oder Übersicht zu den wichtigsten Medikamenten, die in der Intensivmedizin eine sehr wichtige Bedeutung haben, findet Ihr unter folgendem Link: https://link.springer.com/chapter/10.1007/978-3-662-59294-6_36.
Ich könnte mir natürlich auch die Mühe und die Arbeit machen und alles noch mal genau so aufschreiben, aber dazu fehlt mir einfach die Zeit und ich müsste dann auch alles als Zitat angeben, weil ich diese Zusammenfassung einfach nicht noch kürzer schreiben kann. Auch würde diese Übersicht den Rahmen dieses Blogbeitrages einfach sprengen.
Generell habe ich meine ganzen Informationen rund um die Intensivmedizin und -pflege aus den von Springer zum Download zur Verfügung gestellten E-Books. Diese Bücher rund um die Intensivpflege und Intensivmedizin werden aufgrund der aktuellen Lage kostenfrei angeboten.
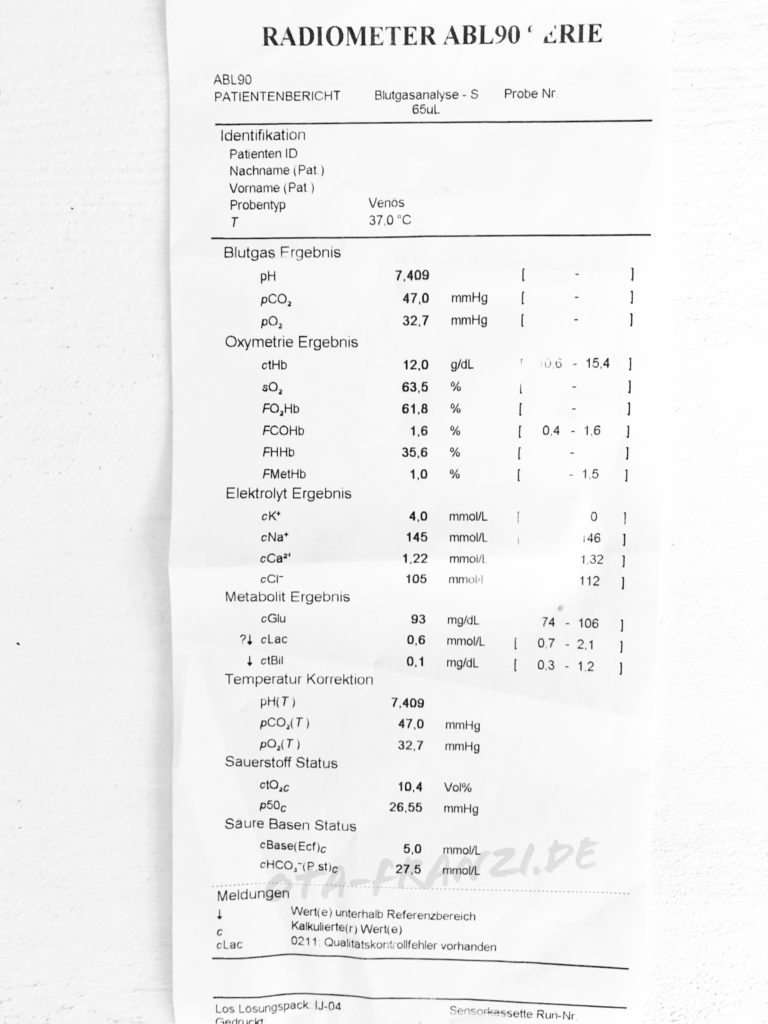
Die Blutgasanalyse (BGA)
„Kannst du für mich noch eine BGA machen?“ Wer hat diese Frage nicht auch schon mal gehört? Doch was ist eine BGA, also eine Blutgasanalyse, überhaupt?
Eine Blutgasanalyse kann über einen venösen oder arteriellen Zugang abgenommen werden, aber auch durch einen kleinen Pieks beispielsweise am Finger und dem dadurch gewonnenen Kapillarblut. Die Parameter einer Blutgasanalyse geben Hinweise auf die Atmungsverhältnisse der Patienten. Anhand der Ergebnisse wird die weitere Therapie eines Patienten angepasst. Während einer Operation kann dies beispielsweise als Folge die Gabe von Blutkonserven (EKs) mit sich bringen, da das „Hb“, also das Hämoglobin, zu gering ist.
Am BGA-Gerät kann man meistens die Daten des Patienten einscannen oder muss sie händisch eingeben. Wichtig ist für die Auswertung auch noch, von wo das Blut stammt. Also ob es aus einer Arterie (z.B. A. radialis) oder Vene stammt oder ob es sich um Kapillarblut handelt. Dann kann man auch noch die Temperatur des Patienten eingeben, da diese unter Umständen auch Auswirkungen auf die Ergebnisse der Blutgasanalyse haben kann.
Die BGA gibt Auskunft über folgende Parameter
- Zustand der Oxygenierung
Durch folgende Werte wird die Oxygenierung des Patienten festgestellt:
O2-Partialdruck (pO2)
O2-Sättigung (SO2)
Horrowitz-Quotient (pO2/FiO2) - Ventilationszustand
Mit Hilfe des pCO2 wird die Belüftung erfasst. - Säure-Basen-Haushalt
Anhand folgender Werte lassen sich hierzu Aussagen treffen:
pH, HCO3-, BE und pCO2
Des weiteren bekommt man über eine BGA auch Auskunft über den Elektrolythaushalt des Patienten, also die Werte für beispielsweise Natrium, Kalium oder Chlorid. Ebenfalls werden die Metabolit-Werte Glucose und das Lactat gemessen. In dem Oxymetrie-Ergebnis finden wir auch die Werte für den Hämatokrit (Hct) und das Hämoglobin (Hb) wieder. Hieran kann man beispielsweise auch den Blutverlust während einer Operation in einem gewissen Maße feststellen und die Entscheidung über die Gabe von Blutkonserven fällen.
Wir fassen kurz zusammen: Die Blutgasanalyse gibt also Auskunft über das Blutgas (pO2 und pCO2), den Säure-Basen-Status (pH, HCO3-), den Zustand der Oxymetrie (Hb, Hct, sO2, FO2), den Elektrolythaushalt (Na+, K+, Cl-, Ca2+), dem Sauerstoff-Status (O2, pO2) und die Metabolit-Werte Glucose und das Lactat.
Anhand einer Blutgasanalyse kann man auch Auskunft über eine respiratorische Azidose oder Alkalose geben, sowie eine metabolischen Azidose oder Alkalose. Da dies für uns als Personal, welches nicht adäquat mit der Intensivmedizin vertraut ist, meines Erachtens nach etwas zu viele Informationen sind, lasse ich die Ausarbeitung hierüber weg. Denn mit diesem „Intensivmedizin Crashkurs“ möchte ich Euch einfach nur helfen, etwas mehr Verständnis für die Sachen, die uns definitiv erwarten werden, zu bekommen.
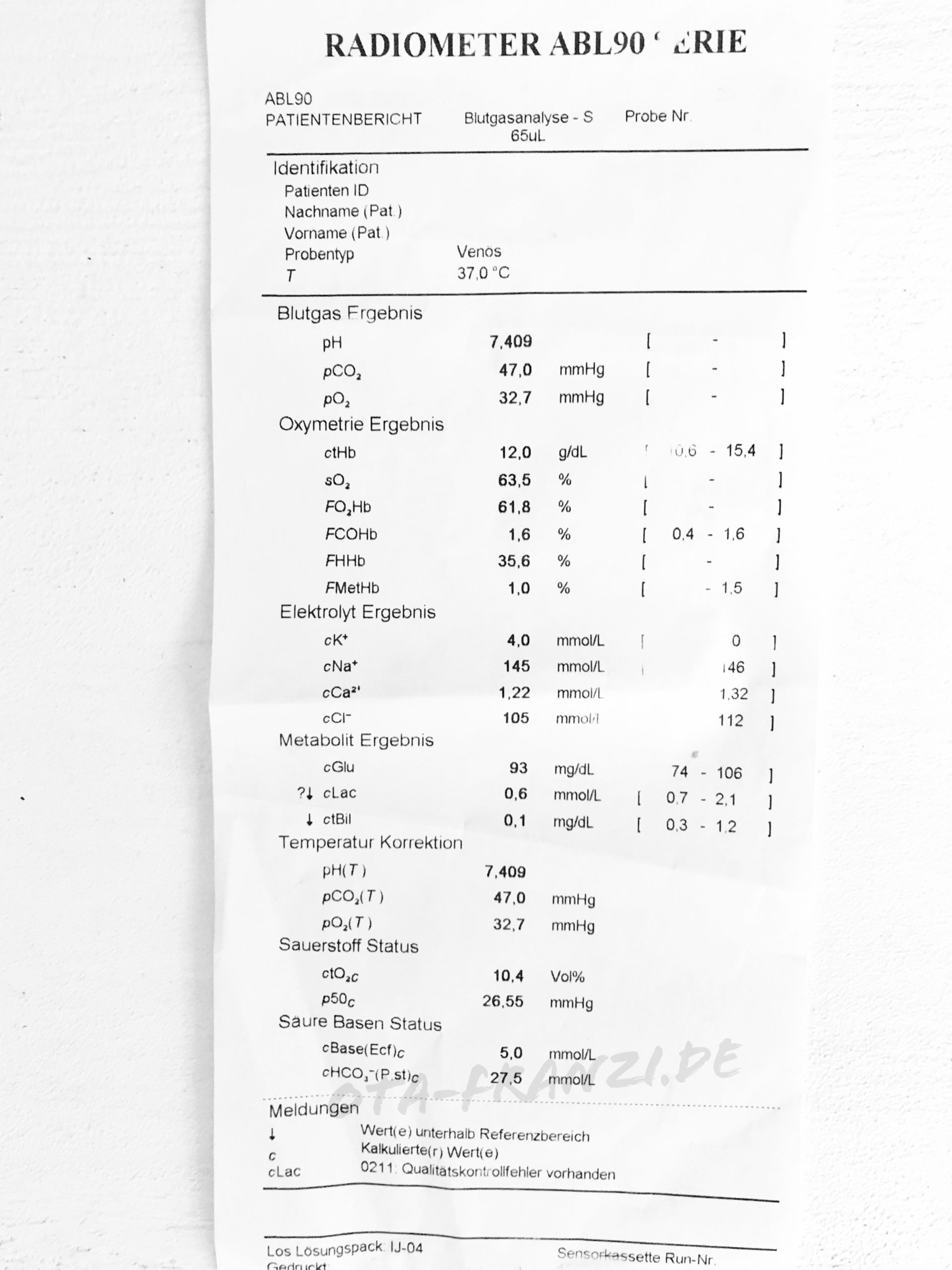
Normwerte einer BGA
Die Werte habe ich anhand einer BGA bei einem Patienten abgelesen. Denn auf dem Ausdruck findet man auch noch eine kleine Übersicht über die Normwerte. Sie dienen jedoch lediglich als Orientierung, da sie von Faktoren wie Geschlecht und Alter des Patienten abhängig sind.
| Parameter | arterielle BGA | venöse BGA |
|---|---|---|
| pO2 | 83–108 mmHg | 35-45 mmHg |
| pCO2 | 32–48 mmHg | 35-45 mmHg |
| sO2 | 94–98% | > 60% |
| pH | 7,35–7,45 | 7,35–7,45 |
| tHb | 11,5–17,8 g/dL | 10,6–15,4 g/dL |
| O2Hb | 94–98% | 94-99% |
| COHb | 0–3% | 0,4–1,6% |
| HHb | 0–2,9% | |
| MetHb | 0–1,5% | 0–1,5% |
| Hct | 36–53% | |
| Na+ | 136–145 mmol/L | 136–146 mmol/L |
| K+ | 3,5–5,1 mmol/L | 3,5–5,0 mmol/L |
| Ca²+ | 1,15–1,33 mmol/L | 1,12–1,32 mmol/L |
| Glu | 74–101 mg/dL | 74–106 mg/dL |
| Lac | 9–16 mg/dL 0,5–0,9 mmol/L | 13–38 mg/dL 0,7–2,1 mmol/L |
Patientenlagerung in der Intensivmedizin & -pflege
Nicht nur im OP spielt die adäquate Lagerung des Patienten eine zentrale Rolle, sondern nahezu überall in der Medizin und daher auch unbedingt in der Intensivmedizin.
Obwohl ich im OP selbst mit der Patientenlagerung sehr gut vertraut bin, war es für mich auf der Intensivstation, als würde ich wieder komplett bei Null anfangen. Denn die Lagerung im OP und auf Station ist einfach nicht identisch. Natürlich muss man bei beiden Bereichen darauf achten, dass die wichtigsten Stellen ordentlich gepolstert sind und man somit der Entstehung eventueller Dekubiti entgehen kann, aber es ist einfach ein anderes Lagern.
Durch Decken und Kissen werden die Patienten hier größtenteils gelagert. Dabei versucht man durch diese Materialien beispielsweise, die Gelenke zu polstern und ein Aufeinanderliegen zu vermeiden. Eine Decke wird aber auch gerne als Stütze verwendet, wenn der Patienten in der Seitenlage liegen soll. Dafür wird die Decke wie ein Seitenschläferkissen länglich gerollt und verhindert so ein Zurückrollen des Patienten.
Eine sehr wichtige Lagerung in der Intensivmedizin und Intensivpflege ist jedoch die Bauchlage. Im Lagerungspost bin ich dazu vor einiger Zeit schon mal auf diese besondere Lagerung im OP eingegangen. Die Handgriffe auf Station sind jedoch komplett verschieden.
Die Bauchlage in der Intensivmedizin und Intensivpflege
Auf der Intensivstation findet man die Bauchlage häufig bei sogenannten ARDS (Acute Respiratory Distress Syndrome) Patienten vor. Die Indikation für diese Lagerung ist also in der Regel ein schweres, akutes Lungenversagen. Allerdings gibt es auch Kontraindikationen wie beispielsweise einen akuten Schock oder auch eine instabile Wirbelsäule, womöglich aufgrund eines Unfalls. Da wir gerade schon beim Unfall waren: Schwere Gesichtstraumata, ein akutes offenes Abdomen oder bedrohliche Herzrhythmusstörungen wären ebenfalls Kontraindikationen, wobei hier jedoch immer eine individuelle Abwägung bezüglich der Schwere eventueller Komplikationen erfolgen muss, ob man die Bauchlage durchführt oder nicht. Denn am wichtigsten ist die Tatsache, dass der Patient bestmöglich versorgt ist und letztendlich überlebt.
Man unterscheidet die Bauchlage in komplett (180 Grad Drehung aus der Rückenlage) oder inkomplett (135 Grad), wobei man in der Regel eher die komplette Bauchlage bevorzugt, es sei denn, eine der vorher genannten Kontraindikationen spricht gegen diese.
Das Ziel einer Bauchlage in der Intensivmedizin ist die Verbesserung des pulmonalen Gasaustauschs unter anderem durch eine gesteigerte Oxygenierung und die Veränderung des Ventilations-Perfusionsverhältnisses. Der entstandene Schaden der Lunge soll hiermit ebenfalls verringert bzw. verbessert und die Sekretion mobilisiert werden. Letzteres kennen wir beispielsweise von uns selbst auch, wenn wir schlafen. In der Bauchlage läuft der Speichel einfach besser ab als in der Rückenlage – logisch oder?
Die Patienten verbringen teilweise bis zu 16 Stunden in der Bauchlage, weshalb eine richtige Vorbereitung und Durchführung essentiell ist. Andernfalls kann es beispielsweise zu Gesichtsödemen kommen, sowie Druckstellen durch falsche Polsterung und eine nicht vorhandene Faltenfreiheit. Diese Bilder kennen wir aus dem OP auch nur zu gut und bei uns liegen die Patienten in der Regel nicht so lange in dieser Position.
Vorbereitung der Bauchlage
Grundsätzlich muss man als Vorbereitung alles machen, was man später aufgrund der Lagerung nicht mehr machen kann oder nur unter sehr erschwerten Umständen.
Bevor man den Patienten dreht, ist es wichtig, die Grundpflege in den Regionen rund um die Augen, der Nase und dem Mund durchzuführen. Falls der Wechsel von Verbänden ansteht, sollten diese vor der Umlagerung erneuert werden. Die Ernährung über eine Sonde sollte gestoppt werden und der Speichel, sowie ggf. noch vorhandene Sondenkost abgesaugt werden.
Ebenfalls müssen die Fixierungen von Magensonde und Tubus nochmal kontrolliert und eventuell erneuert werden, denn sobald der Patient auf dem Bauch liegt, ist eine Manipulation in diesen Regionen nur sehr schwer möglich. Auch muss der Cuffdruck sowie die Lage des Tubus nochmals kontrolliert werden, damit eine adäquate Beatmung gewährleistet werden kann.
Die Augen sollten mit einem speziellen Pflaster – am besten gepolstertem – verschlossen werden, damit diese ebenfalls geschützt sind. Da man später an die Zugänge auch nur schwer dran kommt, sollten diese auch verlängert werden und gut abgepolstert um Druckgeschwüre zu vermeiden!
Die benötigten Lagerungsmittel wie gefaltete Laken, Kissen und spezielle Polster sollten in greifbarer Nähe liegen, genauso wie eventuell benötigte Notfallmedikamente, Sedativa und Relaxantien.
Durchführung der Bauchlage
Für die Durchführung werden mindestens ein Arzt sowie mindestens 3 Pflegekräfte benötigt. Im Idealfall stehen pro Patientenseite je 2 Pflegekräfte sowie ein ärztlicher Kollege am Kopf um unter anderem den Tubus während der Umlagerung zu fixieren und ein Verrutschen zu verhindern. Hilfreich ist es auch, wenn sich eine Pflegekraft an den Füßen befindet und diese bei der Drehung „mitnimmt“. So sieht die Umlagerung im OP im übrigen zunächst ebenfalls aus.
Zunächst wird nach einer genauen Absprache der Patient vorsichtig in Richtung Bettkante gezogen, damit man genug Platz hat und dann um 90 Grad auf die linke oder rechte Seite gedreht. Dabei gibt stets der Arzt am Kopf das Kommando, da er für die gesicherte Beatmung verantwortlich ist. Ist dieser Part geschafft, wird kurz kontrolliert, ob alles so ist wie es sein sollte und nicht doch ein Kabel zu kurz ist oder im Weg liegt. Die Elektroden für die Ableitung werden vom Thorax auf den Rücken umgeklebt, damit der Patient nicht auf diesen liegt und es zu Druckstellen kommt.
Dann folgt die zweite Etappe, bei der der Patient nun vollständig auf den Bauch gedreht wird. Es werden die Vitalparameter überprüft und die Lunge abgehört. Die Zugänge und Kabel werden sortiert, sodass sie frei zugänglich sind.
Thorax und Becken, sowie Kopf und Füße werden mit Kissen gut abgepolstert, damit es zu keinen Druckstellen kommt und beispielsweise der Druck auf den Bauch entlastet wird. Der Kopf wird leicht seitlich gelagert, damit man im Bedarfsfall an den Tubus kann. Damit das Sekret ablaufen kann, sollten auch Tücher untergelegt werden, die diesen aufsaugen. Wichtig ist hierbei, dass das Ohr nicht abgedrückt oder geknickt wird.
Die physiologische Lagerung von den Armen ist ebenfalls wichtig. Also leicht geknickt und nicht über 90 Grad gestreckt. Ich versuche auch im OP immer daran zu denken wie es für mich bequem wäre wenn ich beispielsweise auf dem Bauch oder der Seite liege und wie ich hierbei die Arme und die Beine im Idealfall liegen hätte. Denn so kann man sich einfach am besten vor Augen führen, wie die Lagerung im Idealfall aussehen sollte.
Mit der Umlagerung von Rücken und Bauchlage kann man auch zugleich eine Erneuerung des Bettlakens kombinieren. Denn durch die Zuhilfenahme des alten Bettlakens ist es einfacher, den Patienten zu drehen. Dadurch, dass dieser auch zunächst auf die Seite gedreht wird, kann man das neue Laken auch schnell unterlegen.
Sobald der Patient in der Bauchlage liegt, muss die Beatmung auch dementsprechend angepasst werden.
Aufgaben für Fachkräfte ohne Erfahrung in der Intensivmedizin
Den wirklich sehr groben Einblick rund um die Intensivmedizin und -pflege haben wir jetzt bekommen, doch welche Aufgaben kann beispielsweise ich als OTA dort übernehmen? Wie sind die Vorstellungen?
Ich kann hierbei natürlich nur von meinen Erfahrungen sprechen und denen, die man mir zugetragen hat. Im Grundsatz ist der Gedanke zunächst eine Entlastung der vorhandenen Fachkräfte durch einfachere Springertätigkeiten. So zum Beispiel das Anreichen von benötigten Materialien, wenn sich die Fachkraft im Isolationszimmer befindet.
Auch ist ein mögliches Aufgabenfeld das Waschen und Lagern (mit Hilfe der Fachkräfte) der intensivpflichtigen Patienten. Sind BGAs abzunehmen? Oder wird ein neues Labor benötigt? Dann könnte es auch unsere Aufgabe sein, beispielsweise über einen ZVK oder einen arteriellen Zugang, Blut abzunehmen und dementsprechend weiterzugeben.
Da die Vitalparameter rund um den Blutdruck, Puls, die Beatmung usw. meist stündlich abgelesen und in der Kurve festgehalten werden müssen, könnte diese Aufgabe ebenfalls auf uns zukommen. Dafür ist es jedoch wichtig, genau zu wissen, welche Abkürzung was bedeutet und wo man was abliest.
Mit Hilfe der Fachkräfte könnte man auch beim Stellen der Medikation der jeweiligen Patienten behilflich sein, sowie beim Zählen der Betäubungsmittel (was 1x pro Schicht durchgeführt werden muss).
Man ist prinzipiell der Laufbursche, wenn man als unqualifiziertes Personal, was wir nun mal alle sind aufgrund des anderen Berufes, auf der Intensivstation aushelfen muss. Ich kann nur für mich sprechen, indem ich sage, eine 1:1-Betreuung eines beatmeten Patienten traue ich mir alleine nicht zu. Ich habe auch trotz der ganzen Recherche einfach nicht das notwendige Fachwissen und möchte nicht aufgrund eines dummen Fehlers, der sehr leicht passieren kann, das Leben eines Patienten aufs Spiel setzen.
Daher traue ich mir wirklich nur unter direkter Anleitung beispielsweise die Verabreichung oder das Aufziehen gewisser Medikamente zu. Und das würde ich auch jederzeit alles so offen kommunizieren. Denn es gibt immerhin auch einen sehr guten Grund, weshalb die Ausbildung zu den Intensivfachkräften nicht nur eine Woche dauert, sondern mehrere Jahre.
Das war jetzt ein wirklich sehr grober Einblick in die Intensivmedizin und Intensivpflege. Ich hoffe, es ist für Euch eine kleine Hilfe und Ihr konntet so vielleicht etwas mehr Verständnis für dieses neue Aufgabenfeld, welches eventuell auf uns nicht hierfür ausgebildeten Fachkräfte zukommen kann.
Vielen Dank, dass Ihr bis hierhin durchgehalten habt!
Ich wünsche Euch einen schönen Abend!
Eure franzi 🙂
Quellen:
Verwendete Literatur aus dem Springerverlag letzter Zugriff am 29.05.20:
Beatmung für Einsteiger – Hartmut Lang – 3. Auflage
Praxis der Intensivmedizin – Wilhelm – 2. Auflage
Pocket Guide Beatmung – Reinhard Larsen, Thomas Ziegenfuß – 3. Auflage
sehr gut beschrieben und erklärt ohne wen und aber!