Hallo Ihr Lieben,
in einer meiner letzten Instagram-Umfragen wurde ich gebeten, einen Beitrag zur Operation bei einem bestehenden Bandscheibenvorfall zu schreiben. Daher möchte ich dieser Bitte heute entsprechen. Fangen wir aber, wie immer, zunächst einmal mit den anatomischen Grundlagen an:
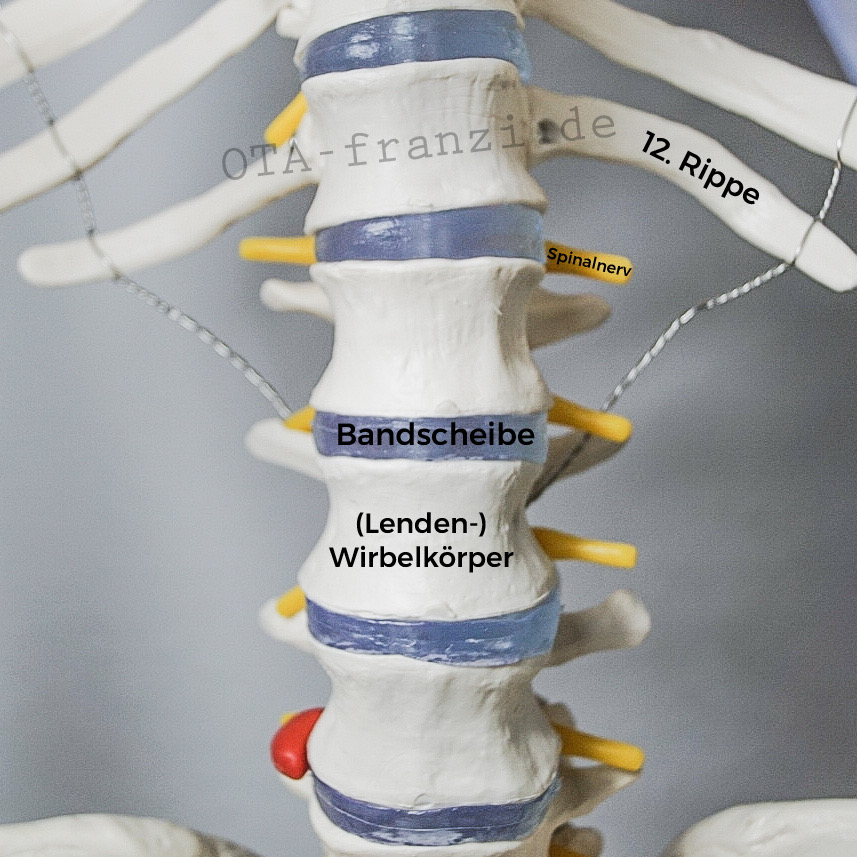
Anatomie der Bandscheibe
In unserer Wirbelsäule befinden sich insgesamt 32-34 Wirbel – 7 Halswirbel, 12 Brustwirbel und 5 Lendenwirbel, 5 Kreuzbeinwirbel (die miteinander verwachsen sind), 3-5 Steißbeinwirbel (sind teilweise miteinander verwachsen) –, sowie 23 Zwischenwirbelscheiben: die Bandscheiben. Sie sitzen jeweils zwischen zwei Wirbelkörpern, wobei jedoch zwischen den ersten beiden Halswirbeln und auch zwischen dem Hinterhauptsbein und dem ersten Halswirbel keine sind.
Bei Bandscheiben handelt es sich um Gewebescheiben aus Faserknorpel, einem straffen kollagenen Bindegewebe und gallertigem Wasserkern. Sie sitzen in den Zwischenwirbelfugen, also zwischen zwei benachbarten Wirbelkörpern und sind Bestandteil „unechter Gelenke“ an der Wirbelsäule, den sogenannten Synarthrosen. Genau genommen handelt es sich bei einer Bandscheibe um eine Symphysis, da sie mit den umgebenden Wirbelkörpern verwachsen ist.
Die Bandscheibe, auch Discus intervertebralis genannt, besteht aus dem Nucleus pulposus, dem inneren Gallertkern, und dem, Anulus fibrosus, dem äußeren Faserring. Dieser Faserring besteht aus Faserknorpel, welcher der Struktur eines straffen Bindegewebes entspricht und auch dessen mechanischen Eigenschaften ähnelt.
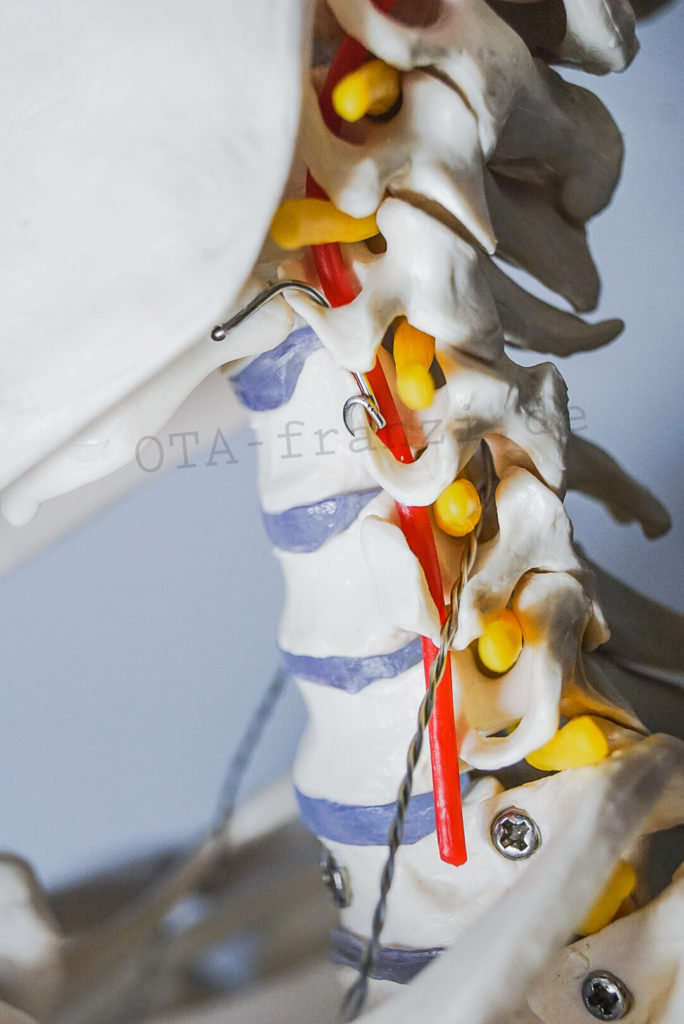
Für eine größere Stabilität der Wirbelsäule sorgen straffe Bänder: das Ligamentum longitudinale anterius und posterius. Das schmalere hintere Längsband (Lig. longitudinale posterius) ist zusätzlich auch an den Bandscheiben fixiert.
Funktion von Bandscheiben
Der Discus intervertebralis dient als Stoßdämpfer zwischen den einzelnen Wirbeln. Sie federn z.B. beim Gehen die Körperlast ab und verteilen den Gewichtsdruck. Da dieser Druck, der auf den Wirbeln und den Bandscheiben lastet, logischerweise nach caudal („schwanzwärts“) immer mehr zunimmt, nehmen nicht nur die Wirbelkörper an Größe zu, sondern auch die Bandscheiben. Zudem ermöglichen sie der Wirbelsäule auch die Biegung in verschiedene Richtungen.
Der Bandscheibenvorfall
Als Bandscheibenvorfall bezeichnet man die Verschiebung des Bandscheibenkerns, dem Nucleus pulposus, aus seiner ursprünglichen Position heraus. Man unterscheidet hierbei zwischen drei Formen: Diskusprotrusion, Diskusprolaps und Diskussequester.
Diskusprotrusion
Hierbei verliert der Anulus fibrosus, der äußere Faserring, an Festigkeit. Dadurch wird der Nucleus pulposus verschoben mit dem Resultat einer Vorwölbung dieses äußeren Faserrings und gegebenenfalls auch des hinteren Längsbandes.
Diskusprolaps
Kommt es im äußeren Faserring zu einem Riss, und es tritt dadurch Bandscheibenmaterial aus ebendiesem aus, spricht man von einem Vorfall (Prolaps). In ca. 90% der Fälle tritt das Bandscheibengewebe am Ligamentum longitudinale posterius nach mediolateral vorbei. Es kann aber auch durch das hintere Längsband nach medial/posteriomedial („mittig nach hinten“) austreten oder aber gänzlich nach lateral (seitlich).
Diskussequester
Das Bandscheibenmaterial hat hierbei seine Verbindung zur ursprünglichen Bandscheibe völlig verloren. Teile des Nucleus pulposus lösen sich hierbei ab und können in den Epiduralraum austreten.
Ursachen für einen Bandscheibenvorfall
Weshalb die Bandscheibe in Mitleidenschaft gerät, kann viele Ursachen haben. Grundsätzlich unterscheidet man zwischen einem degenerativen (alters-, verschleißbedingt) und einem traumatischen Bandscheibenvorfall.
Beim degenerativen Bandscheibenvorfall kommt es etwa ab dem 20. Lebensjahr zu einer Rückbildung der Gefäßversorgung an den Bandscheiben-, sowie einer veränderten strukturellen Zusammensetzung des Faserrings. Dieser Faserring, der Anulus fibrosus, wird zudem mit steigendem Alter auch anfälliger für Verletzungen, sodass selbst mikroskopisch kleine Traumata zu einem Riss führen können. Durch eine geringere Nährstoffversorgung kommt es zusätzlich zu einer stark verzögerten oder gar fehlenden Ausheilung dieser Mikroverletzungen. Durch ungewohnte Belastung, beispielsweise in Folge einer banalen Verletzung, kann der Nucleus pulposus in den Riss des Faserings eindringen. Dadurch kommt es dann unter anderem zur Diskusprotrusion.
Ein traumatischer Bandscheibenvorfall resultiert aus Extrembelastungen der Bandscheiben. Diese enormen Belastungen führen direkt zu einem Riss des Faserrings sowie zu einer direkten Ausbildung eines Prolaps.
Generell liegt der Altersgipfel für Bandscheibenvorfälle zwischen dem 30. und 50. Lebensjahr. Allerdings haben wir auch schon Patienten operiert, die erst Anfang 20 waren oder schon deutlich jenseits der 50. Am häufigsten liegt bei den Patienten ein lumbaler Bandscheibenvorfall, also im Bereich der Lendenwirbelsäule, vor. Er ist bei Patienten im mittleren Alter auch ein sehr häufiges Krankheitsbild. Eher seltener kommt es zu zervikalen Bandscheibenvorfällen (im Bereich der Halswirbelsäule) und sehr selten thorakal – im Bereich der Brustwirbelsäule. Ich selbst habe bisher noch keinen thorakalen Bandscheibenvorfall instrumentiert, geschweige denn die OP auf dem Programm in den vergangenen sieben Jahren gesehen.
Männer sind eher von Bandscheibenvorfällen betroffen als Frauen. Faktoren, die das Risiko eines Vorfalls erhöhen sind zudem Übergewicht, mangelnde Bewegung, eine erhöhte Belastung in den betroffenen Regionen – beispielsweise durch ein falsches Heben, und auch das Hohlkreuz (Hyperlordose der LWS) kann ursächlich sein.
Symptome/Beschwerden
Ganz klassisch liegen natürlich Schmerzen im betroffenen Bereich vor. Diese unterscheiden sich jedoch in akut (Zeitraum kürzer als 6 Wochen), subakut (6–12 Wochen), sowie chronisch (Schmerzen halten seit über 12 Wochen an). Diese Schmerzen werden in der Regel als stechend oder plötzlich einschießend beschrieben.
Je nach Lokalisation der beschädigten Bandscheiben können die Schmerzen in unterschiedliche Regionen ausstrahlen. So sind es im Bereich der Halswirbelsäule meist Ausstrahlungen in die Arme (Brachialgie), bei thorakalen Bandscheibenvorfällen kommt es zu Schmerzen im oberen Rücken (Dorsalgie) sowie auch im Bereich der Rippenbögen (Interkostalneuralgie). Der lumbale Bandscheibenvorfall wird im Volksmund auch gerne als Hexenschuss bezeichnet und hat die Lumbalgie, also Schmerzen im Bereich des unteren Rückens mit einer Ausstrahlung in die Beine als Folge. Diese Ausstrahlung erfolgt im Verlauf des Nervus ischiadicus und des Nervus femoralis. Daher wird in diesem Zusammenhang auch von einer Ischialgie und Femoralgie gesprochen.
Durch die Beteiligung, beziehungsweise das Abdrücken, des Nerves durch den Prolaps, kommt es mitunter zu Sensibilitätsstörungen. Die Patienten klagen über Missempfindungen, Kribbeln (beispielsweise in den Beinen) oder auch ein Taubheitsgefühl. Je stärker der Vorfall ausgeprägt ist, desto gravierender werden die Symptome. Es kann im weiteren Verlauf zu sogenannten Paresen, also inkompletten Funktionsausfällen von Muskeln, Reflexminderungen oder gar -ausfällen und auch neurologischen Funktionsausfällen als Folge der Kompression auf das Rückenmark (Myelopathie) kommen. Gerade diese letzteren Symptome sind häufig OP-Indikationen, die einen Eingriff an Bandscheiben auch mal sehr dringlich werden lassen.
Liegt ein Vorfall im Bereich der ersten Bandscheibe vor (C3/4), also an der Halswirbelsäule, kann es zu Sensibiliätsstörungen und Ausstrahlungen der Schmerzen im Bereich der Schultern und des Halses kommen. Paresen wären hierbei im Diaphragma (Zwerchfell) möglich. Hier habe ich Euch eine kleine Tabelle zusammen gestellt, um die Folgen eines Bandscheibenvorfalls der betroffenen Region besser zuordnen zu können.
| Rückenmark-segmente | Sensibilitätsstörung und Schmerzausstrahlung | Motorische Störung (Paresen, Reflexausfälle) |
|---|---|---|
| C5 | Lateraler, proximaler Oberarm, Schulter | M. deltoideus, M. bizeps brachii Bizepssehnenreflex |
| C6 | Dorsaler Oberarm, radialer Unterarm, Dig. I (Daumen) | M. bizeps brachii, M. brachioradialis Bizepssehnenreflex Radiusperiostreflex Brachioradialisreflex |
| C7 | Palmar: Medialer Unterarm ab Ellenbogen bis Finger II–IV (II ulnare Hälfte, IV radiale Hälfte) Dorsal: Distaler, medialer Finger II–IV (II ulnare Hälfte, IV radiale Hälfte) | M. triceps brachii, M. pronator teres, M. pectoralis major, Thenarmuskulatur Trizepssehnenreflex |
| C8 | ulnarer Unterarm, Dig IV (ulnarseitig), Dig. V | kleine Handmuskulatur, Hypothenarmuskulatur Trizepssehnenreflex Trömner-Reflex |
| L3 | ventraler Oberschenkel vom trochanter major bis zur medialen Knieseite | M. quadrizeps femoris, M. iliopsoas Patellasehnenreflex |
| L4 | laterale Hüfte und Oberschenkel, medialer Unterschenkel, Innenknöchel | M. quadrizeps femoris, M. tibialis anterior Patellasehnenreflex |
| L5 | Dorsolateraler Oberschenkel, lateraler Unterschenkel, Fußrücken, dorsale Großzehe | M. extensor hallucis longus, M. extensor digitorum brevis Tibialis-posterior-Reflex erschwerter Hackengang |
| S1 | dorsaler Ober- & Unterschenkel, Außenknöchel, Fußaußenrand, Kleinzehe | Mm. peronaei, M. triceps surae, M. glutaeus maximus Achillessehnenreflex Zehenstand erschwert |
Diagnostik
Zunächst erfolgt die Anamnese, bei der der Arzt versucht den Beginn und den Verlauf der bestehenden Symptomatik, sowie den möglichen Auslöser des Bandscheibenvorfalls herauszufinden. Es wird die Art und Lokalisation der Schmerzen überprüft und unter welchen Bedingungen sich diese möglicherweise verstärken oder verringern – beispielsweise durch Husten oder Niesen. Dann kann der Patient auch noch neurologische Defizite angeben, beispielsweise ein Taubheitsgefühl.
In der Regel stellt der Arzt bei der körperlichen Untersuchung auch direkt eine Schonhaltung des Patienten fest. Zudem wird die Wirbelsäule bezüglich des Verlaufs und der Form untersucht um festzustellen ob möglicherweise auch andere Erkrankungen für die Probleme verantwortlich sein können. Der Stand der Hüfte und des Beckens werden ebenfalls begutachtet. Diese Vorgänge werden in der Medizin als Inspektion bezeichnet.
Bei der Palpation werden die schmerzenden Areale abgeklopft, um zu klären ob es sich unter anderem um einen Druckschmerz oder gar eine Nervenreizung handelt. Da, wie wir eben gelernt haben, ein Bandscheibenvorfall Auswirkungen auf sehr viele Bereiche unseres Körpers haben kann, werden auch die Funktionen und Reflexe der möglicherweise betroffenen Regionen untersucht.
Bildgebende Verfahren wie Röntgen, MRT (Magnetresonanztomographie) und das CT (Computertomographie) geben zusätzlich Ausschluss auf eine Schädigung der Bandscheiben oder andere Gründe für die bestehenden Beschwerden. Zur Diagnostik gehört auch ein Labor, das heißt, dass Blutproben bezüglich gewisser Parameter untersucht werden.
Therapien beim Bandscheibenvorfall
Je nach Schwere versucht man zunächst einen Bandscheibenvorfall konservativ zu behandeln. Dies kann bereits durch Bettruhe erfolgen in Kombination mit einer lokalen Wärme- oder Kältetherapie. Zudem können nichtsteroidale Antiphlogistika, sowie zentrale Muskelrelaxantien verabreicht werden.
Schlägt die konservative Therapie aufgrund therapieresistenter Schmerzsyndrome nicht an, kann eine OP-Indikation gestellt werden.
Ablauf einer Bandscheiben-OP
Von chirurgischer Seite her gibt es natürlich einen Unterschied zwischen den einzelnen Eingriffen bei einem Bandscheibenvorfall – so gibt es zum Beispiel die Foraminotomie, interlaminäre Fensterung oder die Sequestektomie. Welcher dieser Eingriffe genau erforderlich ist, hängt von der Schwere und der Auswirkung des Vorfalls ab. Die Operation bei einem lumbalen Bandscheibenvorfall verläuft natürlich auch komplett anders, als bei einem cervikalen Vorfall. Aufgrund des Umfangs dieses Beitrages werde ich im Folgenden jedoch nur den Ablauf einer lumbalen Bandscheiben Operation erläutern.
Materialien und Instrumentarium
In unserer Klinik haben wir für einige Eingriffe die passenden Sets und OP-Siebe/Container bereits hergerichtet, einfach damit man die Sachen schneller vorbereiten kann. Deshalb sag ich Euch im Folgenden, welche Materialien wir für einen Eingriff bei einem lumbalen Bandscheibenvorfall verwenden.
Unser Bandscheiben-Set beinhaltet folgende Materialien: eine 4-Tuch-Abdeckung, Tischbezug inklusive Schleppe und (Sauger-)Tasche (beispielsweise für die Zählartikel), Absaugschlauch, OP-Kittel, Tapes, Bauchtücher, Tupfer, Kompressen, ein kleiner Spitzabfall, eine 20-ml-Spritze sowie Tücher für die Kochsalzschüssel und um das Mikroskop abzudecken.
An Instrumenten bereiten wir unser Standardsieb für lumbale Bandscheiben vor, eine Kochsalzschüssel, Wirbelspreizer und eine Fräse. Zusätzlich werden dann noch ein Mikroskop-Bezug, Handschuhe, Verbandsmaterial, Nähte, Ringer- oder Kochsalzlösung standardmäßig zurechtgelegt. Je nachdem, wie die Operation verläuft, können noch Hirnwatten, eine Redon-Drainage oder auch Medikamente zur Blutstillung erforderlich sein.
Auf dem Instrumentiertisch findet man verschiedene Stanzen und Fasszangen/Rongeure vor, Nervenhaken, Dissektoren, neurochirurgische Sauger, Langenbeck-Haken, Wundspreizer, bipolare Hochfrequenzchirurgie, sowie ganz klassisch unterschiedliche Scheren, Pinzetten, Skalpelle – auch als Mikroskop-Varianten.

Lagerung
Die Instrumente sind vorbereitet oder auch schon steril hergerichtet, es fehlt jedoch noch der OP-Tisch: Denn lumbale Bandscheibenvorfälle, aber auch Spinalkanalstenosen (Stenose=Verengung) werden in der Bauchlage operiert. Man nennt dies auch „von dorsal“, also den Zugang vom Rücken ausgehend. Genaueres zum Thema Bauchlage könnt Ihr in meinem Lagerungspost noch mal nachlesen, hier folgt daher nur eine ganz grobe Zusammenfassung:
Damit man sich den Zugang zur betroffenen Bandscheibe erleichtert, wird als Lagerungshilfsmittel hierfür der sogenannte Wilson-Frame verwendet. Dadurch bekommt der Rücken des Patienten automatisch eine „halbrunde“ Form. Hier ist es wichtig, dass Kopf und Beine gut unterpolstert sind, man eventuell das Ende des Lagerungs-Rahmens noch mal zusätzlich polstert, da die Kissen beim Umlagern auch gerne mal verrutschen und so harte Kanten des Rahmens auf die Oberschenkel drücken könnten. Auch muss der Kopf frei liegen, sowie Brüste oder Genitalien. Die Arme werden seitlich neben dem Kopf auf gepolsterten Armstützen gelagert und fixiert. Je nach OP-Tisch kann man die Arme mit speziellen Schienen allerdings auch direkt neben dem Kopf lagern. Ganz wichtig ist auch die Gurtfixierung, für den Fall, dass die Narkose doch mal nicht tief genug sein sollte. Fixierung ist das A und O!
Vorbereitung
Damit man die Höhe der betroffenen Region genau identifizieren kann und nicht doch „eine falsche Höhe“ operiert, wird diese präoperativ (vor OP-Beginn) mit dem Röntgen bestimmt. Dazu hält der Chirurg einen Metallstab auf den Rücken des Patienten, genau auf den vermuteten Bereich. Im Röntgen sieht man dann den Stab und der Chirurg kann die Wirbel nun abzählen und sieht, ob er sich mit dem Metallstab die richtige Höhe markiert hat. Ist dem so, dann macht er sich mit einem Stift dort eine kleine Markierung. Es wird auch der geplante Hautschnitt angezeichnet, damit man nachher für den Hautverschluss wieder die richtigen Kanten aneinander näht. Unsere Chirurgen zeichnen uns auch immer noch den Bereich an, den sie für die OP benötigen, inklusive der Seite, auf der sie stehen, da sich der Prolaps beispielsweise auch nur auf die rechte Hälfte auswirken kann.
Je nach Klinik wäscht bzw. desinfiziert der Springer oder der Chirurg selbst das OP-Gebiet. Dadurch, dass eine Vier-Tuch-Abdeckung sehr einfach in der Handhabung ist, kann der Instrumentierende auch alleine abdecken und somit etwas Zeit gut machen, während der Chirurg sich die Hände desinfiziert. Ich verwende hier den Singular? Korrekt! Eine Bandscheibenoperation kann ein Chirurg auch ohne Assistenten durchführen. Allerdings ist er hierbei auf die Hilfe des Instrumentierenden angewiesen, da dieser beispielsweise hin und wieder mal einen Haken halten oder auch mal spülen muss. Ich persönlich arbeite so sogar lieber, weil ich dann nicht nur mehr zu tun habe, sondern auch die Möglichkeit habe, selbst mit durch das Mikroskop zu schauen und mir der Chirurg alles ganz genau zeigen und erklären kann.
OP-Ablauf einer interlaminären Fensterung
Ich beschreibe Euch nun diesen OP-Ablauf, da er bei uns mit am häufigsten stattfindet. Nachdem das OP-Gebiet desinfiziert und abgedeckt ist, die Kabel abgegeben und das Team-Time-Out stattgefunden hat, erfolgen der Hautschnitt mit dem Skalpell und im Anschluss das Durchtrennen der einzelnen Schichten. Für eine bessere Übersicht sorgt hierbei ein Wundspreizer. Da diese Region gut durchblutet ist, muss man zwischendurch immer mal wieder das OP-Gebiet mit ausgezogenen Kompressen austamponieren. Die Präparation erfolgt mittels Schere und scharfem Dissektor.
Hat man die Muskulatur ausreichend abpräpariert, kann man diese zunächst mit einem Langenbeck-Haken beiseite halten, um im Anschluss einen Wirbelspreizer der ensprechenden Größe (der Chirurg nimmt hierbei meist seinen Zeigefinger als Maß) inklusive Gegensperrer einsetzen zu können. Der Wirbelspreizer hat eine Trichterform, der Gegensperrer ist von der Form her wie ein scharfer, dünner Langenbeck, der jedoch durch eine bestimmte Konstruktion festgestellt werden kann.
Nun kommt auch das Mikroskop zum Einsatz. Das Ligamentum flavum („gelbes Band“), welches jeweils zwischen zwei benachbarten Wirbeln liegt um für eine zusätzliche Stabilität zu sorgen, wird nun mit einem 11er Skalpell oder einer Stanze durchtrennt und entfernt. Diesen Vorgang bezeichnet man auch als Flavektomie. Kleinere Blutungen werden zwischendurch immer wieder mit der bipolaren Pinzette koaguliert. Anteile der Wirbelbögen und der Gelenkfortsätze werden mit einer Diamantfräse oder unterschiedlich großen Stanzen entfernt. Hier hat jeder Operateur seine persönlichen Vorlieben. Der eine arbeitet viel mit der Stanze, der andere eher mit der Fräse.
Bei Verwendung der Fräse ist es wichtig, dass das Gebiet nicht trocken wird. Daher muss der Assistent hier immer wieder spülen. Der Bandscheibenraum wird unter anderem mit Hilfe des Nerven- oder Wurzelhakens dargestellt und das hintere Längsband wird mit einem 11er Skalpell eingeschnitten um den Bandscheibenraum mit verschiedenen Rongeuren auszuräumen. Zwischendurch wird mit dem Haken einer Spülung immer wieder geprüft ob sich noch irgendwo Bandscheibengewebe befindet. Die Nervenwurzeln müssen wieder frei sein, damit der Patient keine Ausfallerscheinungen mehr hat.
Es folgen jetzt nur noch die Blutstillung und für uns als OP-Personal die Zählkontrolle. Dann kommt der schichtweise Wundverschluss. Je nachdem, wie stark die Blutung war, wird noch eine Drainage eingelegt. Lassen sich die Wundränder gut adaptieren, dann kann für den Hautverschluss auch ein Hautkleber verwendet werden, und man erspart dem Patienten dadurch das Ziehen der Hautfäden.
So viel zu dem Ablauf einer lumbalen Bandscheibenoperation. Falls Ihr doch noch gerne auch den Ablauf einer cervikalen Bandscheiben-OP gerne lesen würdet, dann schreibt mir dies bitte und ich mache dazu noch mal einen extra Beitrag.
Habt noch einen schönen Abend!
Eure franzi 🙂
Quellen:
https://www.amboss.com/de/wissen/Bandscheibenprolaps (letzter Zugriff am. 04.06.20)
Klinikleitfaden OP-Pflege Urban & Fischer 3. Auflage
Chirurgie fast 15h Crashkurs Börm Bruckmeier Verlag 1. Auflage
Huhu,
Ich habe eine kurze Frage.
Muss man die Tabelle mit den Folgen eines BSV für die Prüfung etc. auswendig lernen? 🙂
Hallo Celine,
das hängt ganz von deiner Schule ab. Legt diese viel Wert darauf, dann sollte man dies schon wissen, aber wenn Ihr dies beispielsweise gar nicht durchgenommen habt, dann wird dieses Zusatzwissen auch nicht prüfungsrelevant sein.
Liebe Grüße!