Hallo Ihr Lieben!
Wie versprochen gibt es jetzt den zweiten Teil rund um das Thema Anästhesie, nämlich die unterschiedlichen Narkoseformen. Im letzten Beitrag konntet Ihr Euch bereits einen kleinen Überblick über die Aufgaben einer Anästhesiepflegekraft verschaffen. Während der Ausbildung gewinnt man als OTA auch einen Einblick hinter die andere Seite des Tuches. Das ist auch in sofern sinnvoll, damit man die unterschiedlichen Kompetenzen und Verantwortungen besser versteht und sich beispielsweise auch mal gegenseitig aushelfen kann. Denn auch ATAs wechseln in der Ausbildung auf die OP-Seite für ein besseres Verständnis.
Jetzt kommen wir aber mal zum Eingemachten.
Die unterschiedlichen Narkoseformen:
Vorweg: es gibt in jedem Haus unterschiedliche Standards! Es kann also gut sein, dass für die gleiche OP unterschiedliche Narkoseformen angewandt werden.
Wie immer gilt: viele Wege führen nach Rom.
Prinzipiell gibt es 2 Anästhesieverfahren: die Allgemeinanästhesie und die Regionalanästhesie.
Allgemeinanästhesie
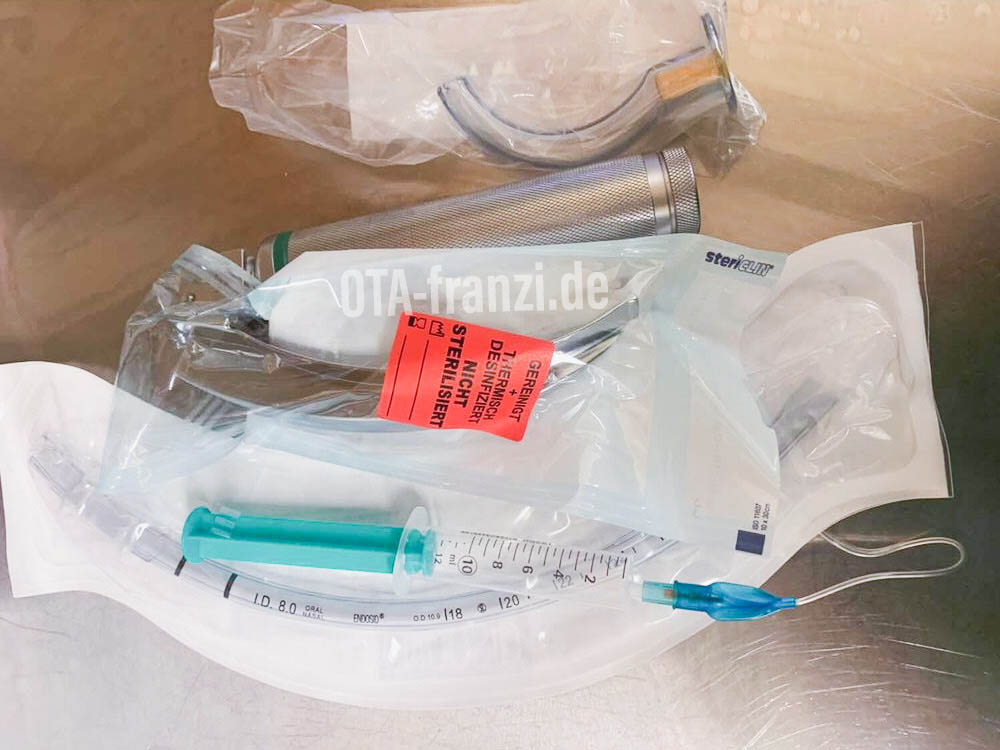
Die Allgemeinanästhesie kann entweder nach der Beatmungsform oder der Aufrechterhaltung der Anästhesie unterteilt werden. Man unterscheidet bei der Beatmungsform in Maskenbeatmung, Larynxmaske und Intubation. In Notfallsituationen gibt es zur Beatmung noch den Larynxtubus oder die (Not-)Koniotomie. Auf diese beiden Formen werde ich aber nicht weiter eingehen. Sonst wird dieser Beitrag einfach viel zu lang und er soll ja auch nur einem groben Überblick dienen.

Maskenbeatmung
Diese Form der Beatmung wird bei sehr kurzen Eingriffen verwendet, die kürzer als 15 Minuten gehen. Der Patient atmet entweder noch spontan oder wird über eine Maske beatmet. In der Praxis habe ich diese Form der Beatmung sehr selten erlebt, weil eine Person fest am Patient stehen muss und wir dafür nur selten Kapazität haben. Zudem ist diese Haltung für die Person, die die Maske hält auch teilweise sehr anstrengend, da man den sogenannten C-Griff oder Doppel- C- Griff zur Fixierung der Maske anwenden muss.
Larynxmaske
Die Larynxmaske wird auch Kehlkopfmaske genannt. Das beschreibt ganz gut, wo sie positioniert wird. Sie ist sozusagen ein Mittelweg, wenn eine Intubation nicht benötigt wird, aber man auch nicht durchgehend eine Maskenbeatmung machen möchte. Denn so eine reine Maskenbeatmung kann auch ziemlich anstrengend sein.
Die Larynxmaske liegt vor dem aufgestellten Kehlkopfdeckel, mit der Öffnung zur Luftröhre. Durch einen Cuff (aufblasbarer Ballon) wird sie abgedichtet. Wenn keine Kontraindikationen vorhanden sind, kann sie bei „mittel-/normallangen“ Eingriffen angewendet werden, sowie bei einfacheren Lagerungen.
Intubation
Bei einer Intubation wird ein Beatmungsschlauch vorsichtig unter Sicht durch die Stimmritzen in die Luftröhre eingeführt. Mithilfe eines Laryngoskops wird die Zunge zur Seite geschoben und der Kehlkopfdeckel angehoben, damit die Stimmritze sichtbar ist. Der Tubus wird ebenso durch einen Cuff abgedichtet.
Nach dem Einführen des Tubus wird kontrolliert, ob sich der Brustkorb hebt und senkt, sowie ob das Atemgeräusch in beiden Lungenflügeln gleich ist. Außerdem kann gemessen werden, ob CO2 mit der Ausatemluft zurück kommt (Kapnometrie). Die Intubation ist die häufigste intraoperative Form der Atemwegssicherung.
Totale intravenöse Anästhesie (TIVA)
Hier werden die Medikamente zur Aufrechterhaltung der Narkose ausschließlich über den venösen Zugang verabreicht. Häufig wird ein Hypnotikum in Kombination mit einem Schmerzmittel gegeben. Diese Methode wird bspw. in der Neurochirurgie verwendet, um steigenden Hirndruck durch volatile Anästhetika (=Medikamente, die eingeatmet werden) zu vermeiden. Bei bekanntem PONV (postoperative Übelkeit & Erbrechen) oder Schwangerschaft (Personal / Patientin), sowie bei Kurzeingriffen ist die TIVA ebenfalls Mittel der Wahl, da es sich gut steuern lässt.
Inhalationsanästhesie
Hierbei handelt es sich um eine Anästhesie über die Aufnahme von Inhalationsanästhetika in die Lunge und der Verteilung von dort ins Körpergewebe und –organe. Der hauptsächliche Wirkort ist das Gehirn. Je nach Dosierung ist die Narkose unterschiedlich tief. Die Narkosetiefe kann über bestimmte Parameter beurteilt werden, wie bspw. die Herz-Kreislauf-Funktion. Wichtig sind eine exakte Dosierung und eine regelmäßige Überwachung, um Komplikationen zu vermeiden.
Balancierte Anästhesie
Die häufigste Narkoseform ist die balancierte Anästhesie. Hier wird die intravenöse mit der inhalativen Anästhesie kombiniert. Teilweise wird sie zusätzlich mit einer Regionalanästhesie ergänzt. Der Synergieeffekt einer Kombination verschiedener Narkoseformen ist überwiegend positiv.
Regionalanästhesie
Um es etwas zu vereinfachen fasse ich unter Regionalanästhesie sowohl die regionalen Nervenblockaden als auch die Spinal- und Periduralanästhesie.
Bei einer Regionalanästhesie werden explizit Regionen des Körpers betäubt durch die Gabe von Regionalanästhetika. Man ist also während dem Eingriff wach, spürt einen Druck und auch Berührungen, aber keinen Schmerz.
Regionale Nervenblockaden
Bei der regionalen Nervenblockade werden die Nerven, die das OP-Gebiet innervieren, durch die Verwendung von Regionalanästhetika in ihrer Funktion gehemmt. Die Nervengeflechte (Plexen) werden mit Hilfe von einem Ultraschallkopf oder einem Nervenstimulator gesucht und mittels einer gezielten Gabe von Schmerzmitteln in dieser Region betäubt.
Diese Betäubung erfolgt entweder als Single Shot (für die Dauer der OP) oder kontinuierlich über einen Katheter. Bei der Verwendung des Schmerzkatheters können auch die postoperativen Schmerzen reduziert werden. Die Regionalanästhesie wird in verschiedenen Fachgebieten verwendet, sehr häufig bspw. in der Orthopädie und Unfallchirurgie, aber auch bei kleinen Eingriffen in der plastischen oder dermatologischen Chirurgie.
Achtung: die Beweglichkeit der betäubten Bereiche ist eingeschränkt! Der Arm macht also bspw. nicht mehr das, was er soll und muss festgehalten werden. Oftmals haben Patienten bei der Anästhesie des Plexus brachialis („Arm-Nervengeflecht“) das Gefühl, dass der Arm auf dem Bauch liegt, obwohl man diesen beispielsweise schon längst anders gelagert hat. Dieses Empfinden liegt daran, dass sich die letzte Position des Armes gemerkt wird, was oftmals der Bauch ist.
Spinalanästhesie
Bei der Spinalanästhesie (SPA) wird ein lokales Anästhetikum in den Spinalkanal der Wirbelsäule gespritzt. Das Lokalanästhetikum unterbricht die Nervenleitung und sorgt für eine reversible sensorische, motorische und sympathische Blockade.
Auch hier können die Patienten ein Druckgefühl empfinden. Sie können aber nicht aufstehen, geschweige denn gehen oder die unteren Extremitäten in irgendeiner Art und Weise bewegen. Dadurch können Operationen an den unteren Extremitäten, aber auch Eingriffe in der abdominalen, urologischen und gynäkologischen Chirurgie vorgenommen werden.
Typische Operationen, bei denen die sogenannte Spinale gerne verwendet wird, sind Leistenhernien (=Leistenbruch) in der Allgemeinchirurgie, Blasenspiegelungen in der Urologie, Frakturversorgung der unteren Extremität (=Beinbrüche) in der Unfallchirurgie oder die Sectio Caesarea (=Kaiserschnitt) in der Gynäkologie. Hier ist aber auch wieder der Hausstandard entscheidend.
Periduralanästhesie
Einige kennen die Periduralanästhesie (PDA) aus der Geburtshilfe. Es wird ähnlich wie bei der SPA ein Lokalanästhetikum injiziert, allerdings in den Periduralraum, also nicht ganz so „tief“ in der Wirbelsäule. Im Gegensatz zur SPA ist eine anteilige Nervenblockade möglich. Man kann sich bei liegender PDA also noch bewegen, obwohl die Schmerzweiterleitung ausgeschaltet ist. Außerdem kann sie sehr gezielt angewandt werden, was die Region der Betäubung betrifft.
Hierbei wird eine Art Katheter verwendet über den dann kontinuierlich Analgetika (=Schmerzmittel) gegeben werden können. Schmerzspitzen können durch eine Bolusgabe (=Medikament einmalig höher dosiert verabreichen) gedämpft werden. Außerhalb der Geburtshilfe ist die PDA auch bei großen chirurgischen Eingriffen indiziert, da die Patienten hierbei einen geringeren Bedarf an intravenösen und oralen Schmerzmitteln haben. Zudem ist es auch postoperativ eine Schmerzerleichterung für die Patienten.
So viel zu den unterschiedlichen Narkoseformen. Bei diesem Beitrag hatte ich natürlich wieder Hilfe von meiner guten Anästhesiefee Helen. Falls Ihr noch offene Fragen haben solltet oder Euch etwas fehlen sollte, dann meldet Euch ruhig bei mir!
Ansonsten wünsche ich Euch noch einen schönen restlichen Sonntag und einen guten Start in die neue Woche!
Eure franzi, und Helen!
*Eigenwerbung: Um eine kleine Übersicht zur Narkose immer griffbereit zu haben, habe ich eine entsprechende Checkliste in meinem Onlineshop entworfen 🙂

Danke für den tollen Beitrag! Möchte gerne eine Ausbildung als ATA machen und da war das super interessant durchzulesen 😊
Hallo Linda!
Danke für Deine Rückmeldung! Es freut mich, wenn Dir der Beitrag gefällt! 🙂